讲座|2026 第六版WHO分类消化系统更新
胃病变
1. 肠上皮化生:明确二分法与高风险人群管理
分类标准:不完全型肠上皮化生(IIM):由杯状细胞和胃小凹型细胞组成,无刷状缘吸收细胞;与完全型相比,进展为异型增生及腺癌的风险显著升高,是重点监测对象
完全型肠上皮化生(CIM):完全重现小肠黏膜结构,杯状细胞与带完整刷状缘的吸收细胞交错分布,潘氏细胞可能存在
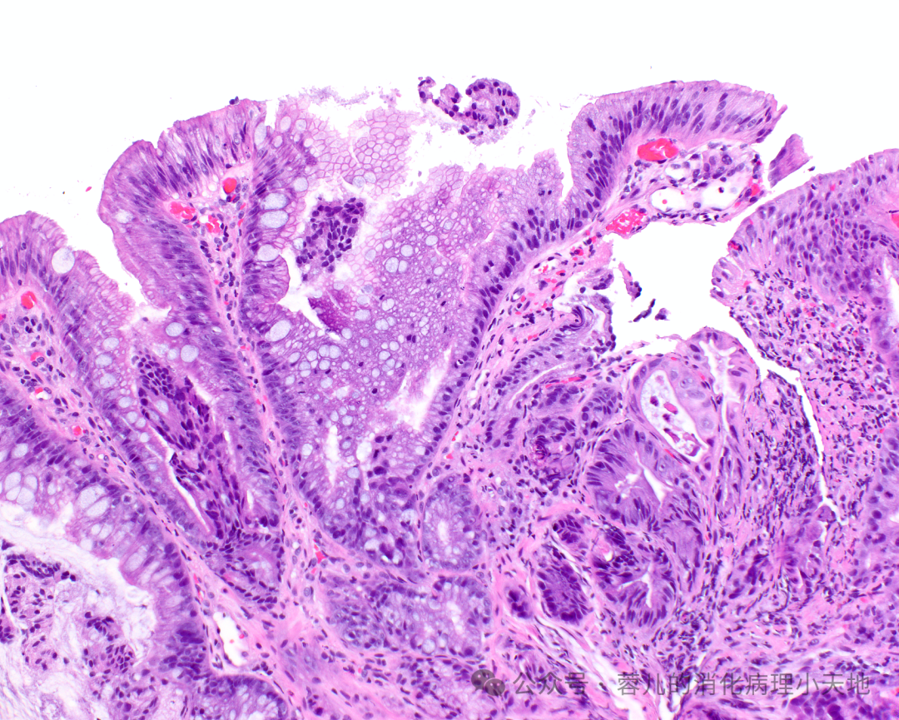
不完全肠上皮化生:由杯状细胞组成,中间夹杂着缺乏吸收细胞的胃小凹型细胞,显示刷状缘
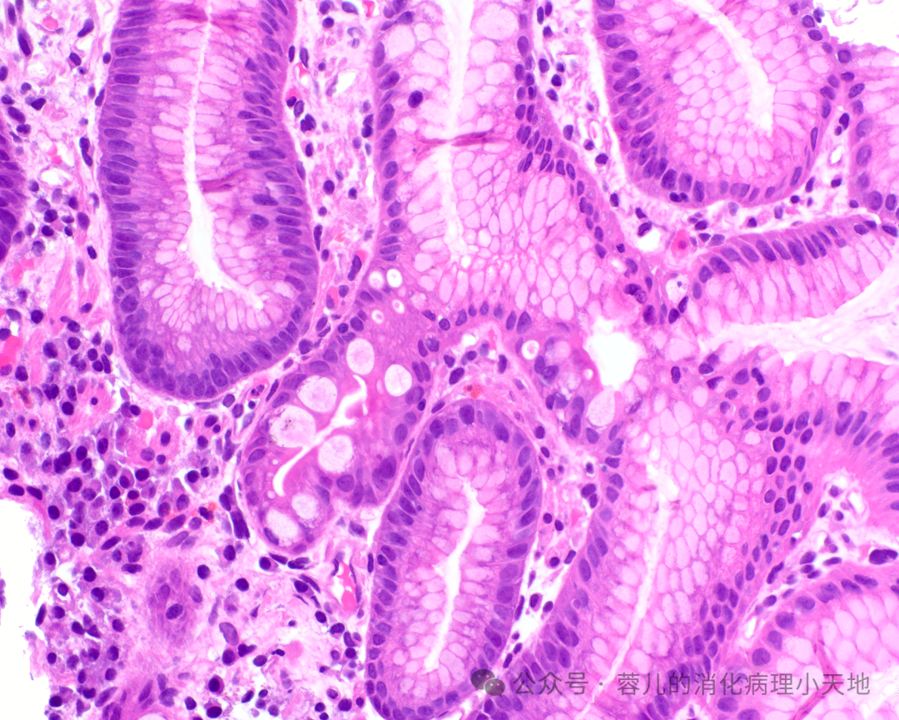
完全肠上皮化生,伴有杯状细胞和结构完整的刷状缘
关注要点
若同一标本中同时存在两种类型,按不完全型肠上皮化生IIM标准进行随访
观察者间一致性极佳,无需特殊染色即可明确分型
高风险人群定义:非白人种族/西班牙裔、来自胃癌高发区的早期移民、胃癌家族史、遗传性癌症综合征、吸烟、幽门螺杆菌感染;此类人群需对胃窦、胃角、胃体进行全面采样,而非仅取胃窦少量组织
2. 胃异型增生
具有肠分化的肠型异型增生(原“肠型腺瘤”)
起源:几乎均发生于背景黏膜萎缩+肠上皮化生的受损黏膜,而非正常黏膜(与结直肠腺瘤不同)
好发部位:胃角切迹、胃窦为主,约10%起源于胃体/胃底部的胃泌素分泌黏膜
组织学特征:密集排列的腺体,由深染的肿瘤细胞构成,细胞缺乏粘蛋白,含铅笔状假复层核,且核与基底膜保持关系
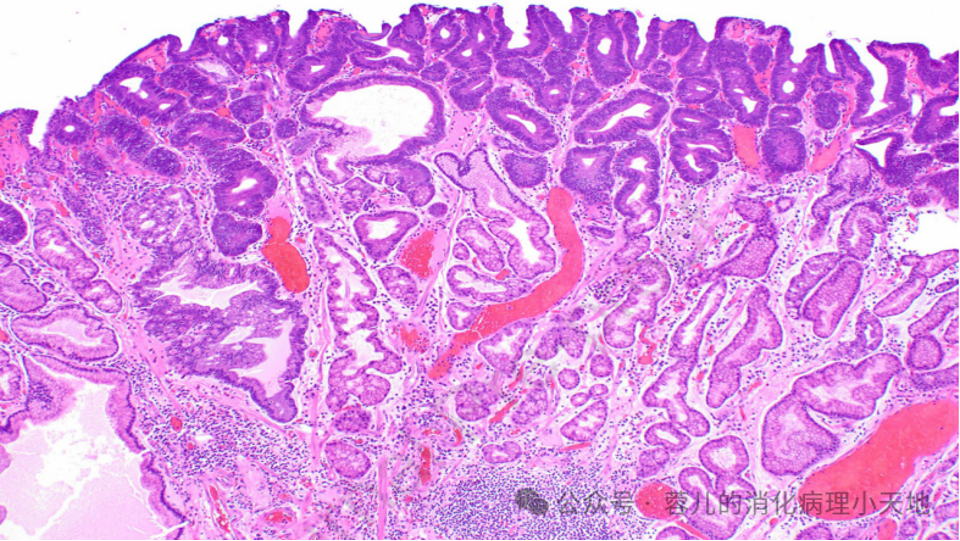
形成病变的胃异型增生(肠型腺瘤)具有肠型表型,表现为密集的腺体,由深染的肿瘤细胞排列而成,累及胃窦黏膜
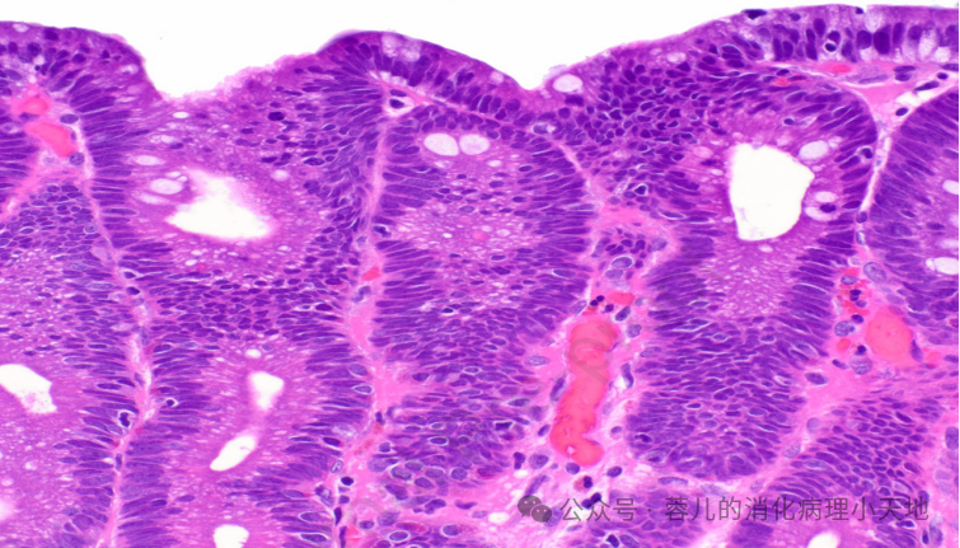
病变细胞缺乏粘蛋白,并含有铅笔状假复层核,这些核保持与基底膜的关系
胃小凹型异型增生
发病背景:多见于未感染幽门螺杆菌的患者,或家族性腺瘤性息肉病(FAP)、胃腺癌和胃近端息肉病(GAPPS,FAP变体)患者的息肉表面
好发部位:胃体部胃泌酸黏膜表面
组织学特征:胞质嗜酸性,核增大、染色质增多,轮廓不规则
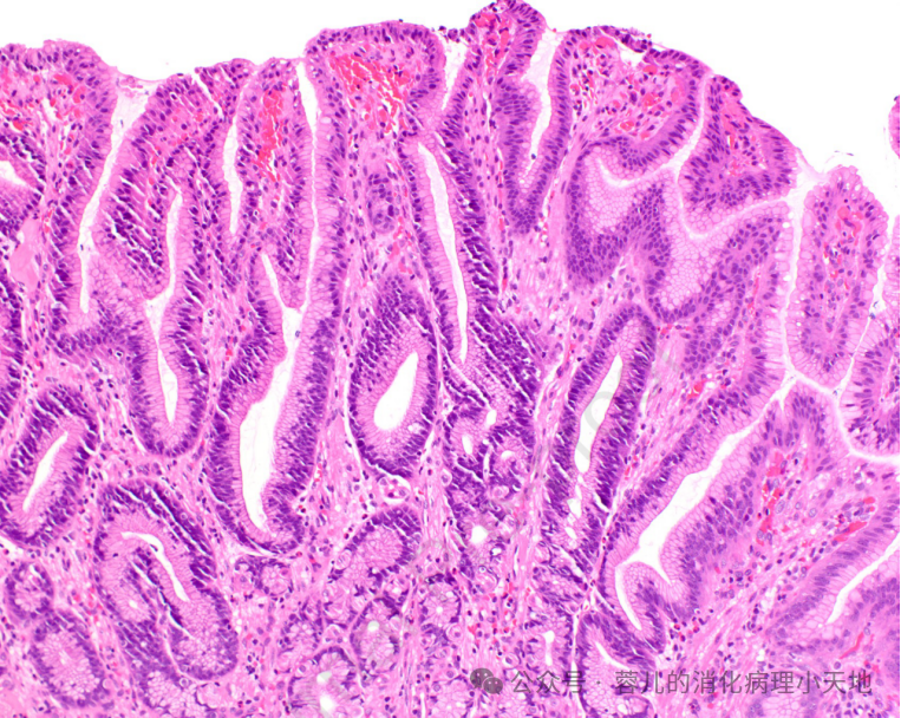
胃小凹发育不良,胞质嗜酸性,核增大、染色质增多,轮廓不规则
特殊亚型腺瘤
幽门腺腺瘤(PGA)
临床背景:散发性胃型胃泌素瘤(PGA)常伴自身免疫性胃炎相关的幽门腺化生,FAP相关PGA多发生于未发生炎症胃黏膜
分子特征:携带GNAS、KRAS、APC突变
组织学+免疫表型:紧密排列的管状结构,腺管上皮细胞胞质泡沫状,核圆形均匀,表达MUC6和MUC5
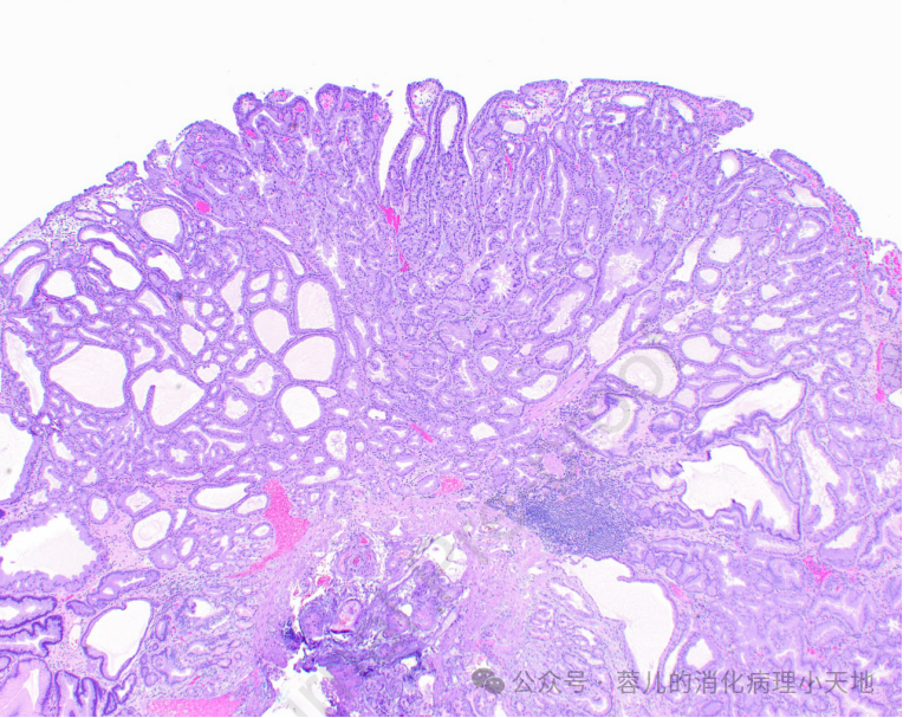
幽门腺腺瘤由紧密排列的管状结构组成,管壁由立方细胞构成,细胞具有黏液性胞质和圆形、均匀的核
胃泌酸腺肿瘤
分类:腺瘤(局限于黏膜层,细胞异型性极小)和癌(侵及黏膜下层,细胞异型性明显,称为胃底腺型腺癌)
组织学+免疫表型:由黏膜表层下成角腺体组成,表现为主细胞分化、壁细胞分化或两者兼有;表达MUC6但不表达MUC5AC,Cyclin D1弥漫阳性,可作为疑难病例确诊依据
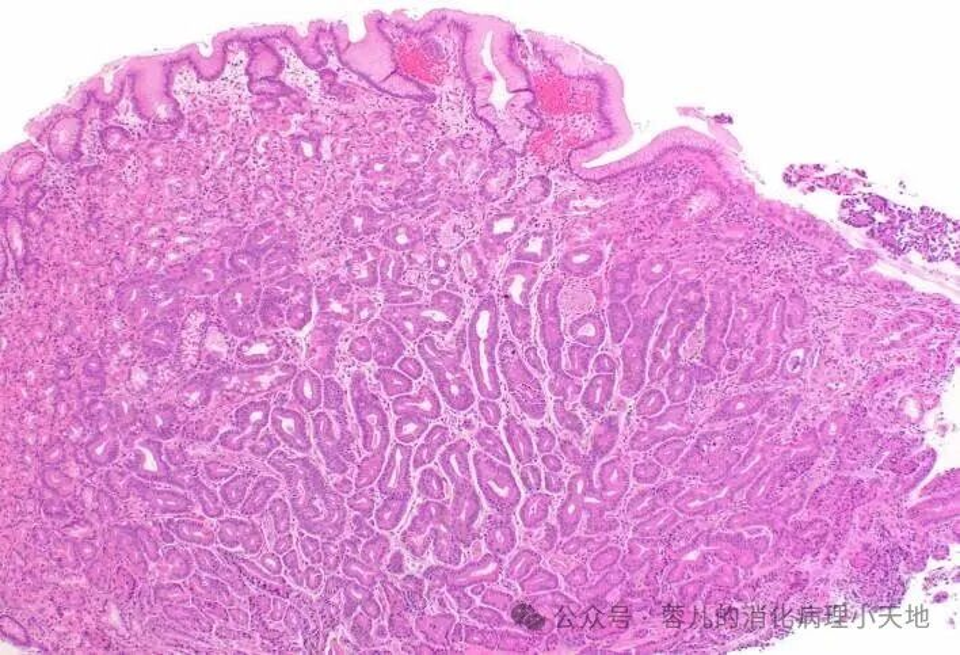
胃泌酸腺腺瘤由扩张且呈角状的腺体组成,这些腺体以主细胞分化为特征,其特征为嗜碱性胞质和均匀的圆形核
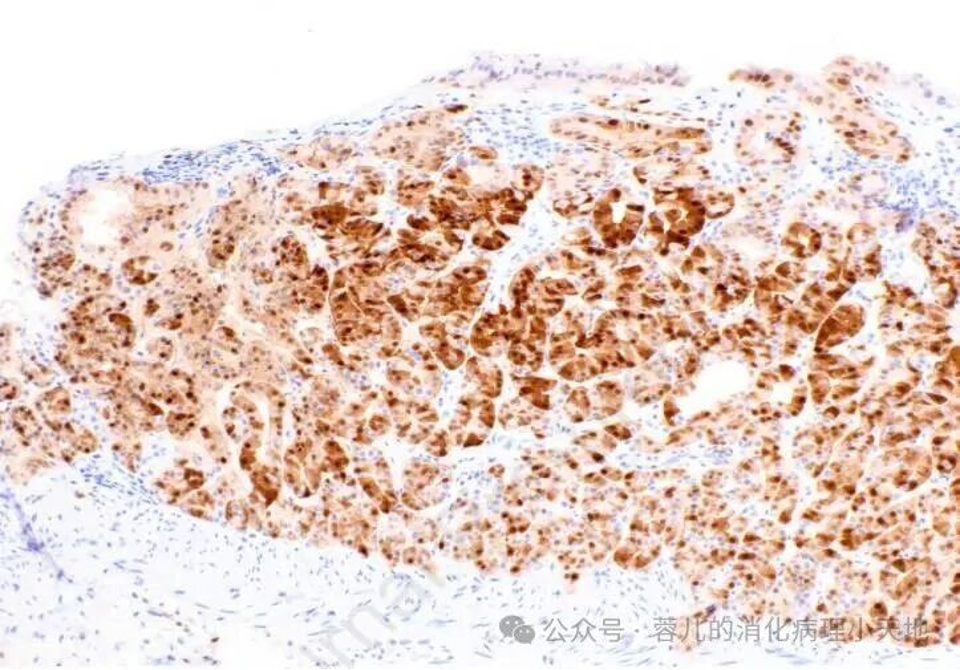
Cyclin D1 呈弥漫阳性染色
2025年《胃部上皮癌前病变和早期肿瘤的管理(MAPS III)》指南进一步明确了各类异型增生的诊断标准、内镜治疗指征及随访频率,反映对病变生物学行为的深入认知。(未完待续)